|
بیوشیمی بالینی مطالعات ، تحقیقات و خاطرات من
| ||
|
|
تيمي از پژوهشگران دانشگاه کاليفرنيا براي نخستين بار و با استفاده از
مولکولهاي ريزي به نام micro RNAs در صدد برگرداندن سلولهاي موش بالغ به وضعيت جنيني
خود هستند. اين سلوهاي دوباره برنامهريزي شده چند ظرفيتي هستند، بدين معني که به
مانند سلولهاي بنيادين جنين قابليت تبديل به انواع سلولها در بدن را دارند.
نتايج اين تحقيق که در نسخه آنلاين مجله بيوتکنولوژي طبيعت به چاپ رسيد
نشان داد که بر اين اساس سلولهاي پوست يک فرد مي تواند به يک سلول چندظرفيتي و همچنين
به سلولهاي قسمتهاي مختلف بدن مانند قلب مغز و ريه تبديل شده و سپس به قسمتهاي ياد
شده در بدن بيماران پيوند بخورد تا ديگر ترس از پس زدن اين پيوند توسط بدن بيمار وجود
نداشته باشد. علت تمايل دانشمندان به برنامهريزي مجدد سلولها اين است که با اين
روش راهي براي فراهم آوردن سلولهايي که تطابق ژنتيکي با بدن بيمار دارند فراهم مي
شود. با اين روش به زودي آنها قادر خواهند بود بافتهاي تخريب شده در بيماران را ترميم
کنند. در اين روش دانشمندان ترکيبي از microRNAs و ژنهاي رترويروسي را براي دگرگوني سلولهاي فيبروپلاست
که در بدن موش و انسان يافت مي شود و تبديل آن به سلولهاي چند ظرفيتي، مورد استفاده
قرار مي دهند. ______________ تابنده ایم تابندهایم!!! [ دو شنبه 27 تير 1390برچسب:دامشگاه کالیفرنیا,micro RNAs, سلول های بنیادین,سلول پوست,برنامه ریزی سلول,فیبروبلاست,, ] [ 17:7 ] [ جبینی طوسی ]
سلام به همه دانشجو های ایرانی!!!
[ یک شنبه 26 تير 1390برچسب:زبان تخصصی,دانشجو, ] [ 16:38 ] [ جبینی طوسی ]
RNA یا ریبونوکلئیک اسیدها: از مولکلهای مهم زیستی می باشد که از واحدهای نوکلئوتید ساخته شده است. نوکلئوتیدها شامل قند 5 کربنی ریبوز (متفاوت با مولکول DNA) و گروه فسفات و بازآلی می باشد. بازهای آلی شامل پیریمیدین های (تک حلقه ای) و یودین ها (2 حلقه ای) می باشد. پیریمیدن ها شامل CU و پورین شامل G,A می باشند. ریبونوکلئوتیدها با پیوندهای فسفودی استر بهم متصل شده و RNA ها را بوجود می آورند. چكيده ادامه مطلب [ سه شنبه 14 تير 1390برچسب:dna, ] [ 21:28 ] [ جبینی طوسی ]
در سالهای اخیر اطلاعات زیادی در مورد ساختار پروتئین ها به دست آمده است. از سال 1969 میلادی که جداسازی و شناسایی کامل ریبونوکلئاز با موفقیت انجام گرفت نکات مهمی مانند اثر بعضی از آمینواسیدها در ساختار و فعالیت زیست شناختی پروتئین ها و همچنین ترتیب قرار گرفتن آمینو اسید ها در یک پروتئین و اثر ان روی این فعالیت ها روشن شده است.
تا زمانی که در مورد ساختار اولیه پروتئینها اطلاعات کافی وجود نداشت ، پروتئینها را بر حسب انحلال پذیری آنها تقسیم بندی میکردند که حتی امروزه هم یک تقسیم بندی نسبتا مناسب شناخته می شود. برای سهولت کار امروزه پروتئینها را به دو گروه زیر تقسیم می کنند:1.پروتئین های ساده 2.پروتئین های مرکب پروتئین های ساده فقط از ترکیب آمینواسیدها تشکیل شده اند و پروتئین های مرکب علاوه بر یک قسمت پروتئینی دارای یک قسمت غیرپروتئینی مانند هم، نوکلئیک اسید و غیره نیز می باشند. بخش غیر اسیدآمینه ای یک پروتئین مرکب معمولا گروه پروستتیک آن نامیده می شود. پروتئین های مرکب بر اساس طبیعت شیمیایی گروه های پروستتیک شان طبقه بندی می شوند. برای مثال، لیپوپروتئین ها دارای لیپید، گلیکوپروتئین ها حاوی گروه های قندی، و متالوپروتئین ها حاوی یک فلز خاص هستند.بعضی از پروتئین ها دارای بیش از یک گروه پروستتیک می باشند. گروه پروستتیک نقش مهمی در عملکرد زیستی پروتئین دارد.
با روش PGD می توان بیماری های ژنتیکی را قبل از لانه گزینی جنین تشخیص داد بیشتر زوج هایی که سابقه بیماری ژنتیکی در خانواده خود دارند از انتقال این بیماری ها به فرزندان خود نگرانند... یکی از راه هایی که می تواند در برخی از این بیماری ها که ژن یا کروموزوم معینی مسوول ایجاد آن است، مانع انتقال بیماری به فرزند شود؛ تشخیص قبل از لانه گزینی جنین یا PGD است. در این روش، باروری به وسیله IVF انجام می شود و رویان سالم در رحم مادر کاشته می شود. PGD شامل تشخیص قبل از لانه گزینی جنین در رحم است و از ۲۰ سال قبل تاکنون روی جنین انسان انجام می شود و حدود ۲۰ تا ۲۵ هزار نوزاد بعد از انجام PGD در دنیا متولد شده است. به خاطر داشته باشید که PGD با «تشخیص در دوران بارداری» (prenatal Diagnosis) متفاوت است. به همین دلیل، شما طی بارداری وقتی با یک بیماری در جنین مواجه می شوید، ختم بارداری به شما پیشنهاد می شود که خود، بی خطر نیست و باعث عوارض روحی روانی در مادر و خانواده می شود. در ضمن به یاد داشته باشید که مجوز برای ختم بارداری در ایران و پزشکی قانونی برای تمام بیماری ها و اختلال ها صادر نمی شود. این در حالی است که شما با «تشخیص قبل از لانه گزینی جنین» (PGD) می توانید بارداری طبیعی (فرزند سالم) داشته باشید. ● PGD چگونه انجام می شود؟ برای انجام PGD به بیمار توصیه انجام IVF می شود. IVF به این طریق است که ابتدا به خانم، داروی محرک تخمک گذاری داده می شود و تخمک های حاصله توسط سونوگرافی زیر بی هوشی عمومی از تخمدان خارج و در آزمایشگاه نازایی با اسپرم همسر بیمار ترکیب می شود و در دستگاه مخصوص در آزمایشگاه قرار داده می شود تا جنین رشد کند و بر اساس مشکل بیمار یا درخواست آنها از جنین تکه برداری می شود و برای تشخیص ارسال می شود. PGD یعنی تکه برداری از جنین و ارسال یک سلول برای تعیین اختلال کروموزومی یا ژنی در آن جنین که معمولا ۴۸ ساعت طول می کشد و در صورت سالم بودن جنین آن را به رحم مادر منتقل می کنیم. بیوپسی را در مراحل مختلف رشد جنینی می توان انجام داد. ابتدا فقط از تخمک تکه برداری می کردند و در صورتی که سالم بود آن را با نطفه مرد ترکیب و جنین حاصله را به رحم مادر منتقل می کردند ولی باز با تعدادی نوزاد با اختلال کروموزومی مواجه شدند. در حال حاضر تکه برداری از جنین در روز سوم رشد جنین وقتی جنین ۶ تا ۸ سلولی است، بیوپسی در روز ۵ تا ۶ رشد جنینی (بلاستوسیست) یا در مراحل پیشرفته تر رشد انجام می شود. در مراحل اولیه PGD فقط برای ۵ اختلال کروموزومی شایع شامل کروموزوم های X،Y،۱۳،۱۸،۲۱ انجام می شد که در مراحل بعدی گسترده تر شد و برای ۸ تا ۱۲ کروموزوم شامل X،Y، ۱۳، ۱۸، ۲۱، ۱۶، ۱۷، ۱۸، ۱۵، ۲۲، ۲۰، ۱۲ انجام شد که به این طریق می توان ۷۰ تا ۸۰ درصد اختلال کروموزومی را تشخیص داد و در حال حاضر با روش جدیدی که ابداع شد می توان سلامت ۲۴ کروموزوم را تایید کرد و تا ۹۰ درصد اختلال های کروموزومی را تشخیص داد که نیاز به مطالعه بیشتری دارد.PGD را به چه کسانی توصیه کنیم؟ ▪ زوج های سالمی که مخالف ختم بارداری طی دوران بارداری هستند و می خواهند از ابتدا بارداری سالمی داشته باشند. ▪ خانواده هایی که سابقه تولد یک بچه ناقص یا عقب مانده دارند که ناشی از توارث آن اختلال از طریق ژن مخصوص یا اختلال در تعداد کروموزوم ها است؛ مثل داشتن یک فرزند مبتلا به سندرم داون یا سایر عقب ماندگی های ذهنی. ▪ خانواده هایی که دارای فرزند مبتلا به هموفیلی، تالاسمی ماژور، یا کری ارثی و سایر بیماری های مادرزادی هستند که با تغییر جنس فرزند یا تعیین این اختلال می توانند دارای فرزند سالمی شوند. همان طور که می دانید تولد این فرزندان غیر از بار مالی شدید برای خانواده، مشکل های روحی و روانی نیز به جا می گذارد. ▪ برای پیشگیری از سرطان یا بیماری هایی که در سنین بالا بروز می کند (مثلا با وجود یک ژن به نام BRCA۱، فرد در سنین بالا مبتلا به اختلال های غدد یا سرطان می شود و می توان با انجام PGD از آن پیشگیری کرد.) ▪ گاهی خانواده دارای یک فرزند مبتلا به سرطان یا تالاسمی ماژور یا... هستند که از طریق پیوند مغز استخوان بهبود می یابد. در این صورت به مادر می گویند که باردار شود در صورتی که HLA جنین با آن فرزند مبتلا همخوانی داشته باشد می توان از سلول های خون بندناف برای پیوند استفاده کرد. در این صورت می توان از ابتدا با انجام PGD نوزاد متولد شده با HLA هماهنگی داشت. ▪ بیمارانی هستند که مدام دچار سقط جنین می شوند و فاقد فرزند هستند و در بررسی های انجام شده هیچ علت خاصی برای سقط مشخص نشده است. شاید علت سقط مربوط به جنین باشد که دارای نقص کروموزومی است که در این صورت می توان با انجام PGD بچه سالم به دنیا آورد. ▪ PGD به تمام خانم های بالای ۳۵ سال که می خواهند IVF انجام دهند توصیه می شود چون همان طور که می دانید با افزایش سن میزان تولد نوزاد دچار سندرم داون (داشتن ۳ کروموزوم شماره ۲۱) حدود ۱۰ برابر افزایش می یابد و سایر اختلال های کروموزومی نیز حدود ۲ تا ۳ برابر می شود. ▪ و بالاخره افرادی هستند که چند بار IVF انجام داده اند ولی باردار نشده اند یا اینکه اسپرم مرد شدیدا ضعیف است. PGD برای به دست آوردن جنین سالم برای انتقال به رحم مادر توصیه می شود. ● آیا PGD برای تعیین جنسیت هم توصیه می شود؟ تا آنجا که مطالعه ها نشان داده اند برای تعیین اینکه فرزند شما دختر یا پسر است، این روش توصیه نمی شود؛ چون با انجام IVF غیر از هزینه های صرف شده، ممکن است جان مادر نیز به خطر بیفتد و تنها می توان پسردار شدن یا دختردار شدن بر اساس اختلال ژنی موجود در خانواده را با انجام PGD توصیه کرد. ● PGD در کجا و توسط چه کسی باید انجام شود؟ در مرکز آزمایشگاه نازایی که تبحر کافی در انجام IVF داشته باشد، تکه برداری از جنین مهم تر از تکنیک های تشخیص اختلال کروموزومی است پس تکه برداری باید توسط فرد باتجربه که حداقل طی ۳ سال گذشته بیش از ۱۰۰ مورد تکه برداری از جنین را انجام داده باشد و بتواند در مدت کمتر از ۵ دقیقه نمونه برداری را انجام بدهد، صورت بگیرد و در ضمن انجام PGD برای فردی توصیه می شود که حداقل دارای ۵ رویان به ظاهر سالم ۶ تا ۸ سلولی در آزمایشگاه باشد. ● آیا امکان دوقلویی زایی با این روش وجود دارد؟ بله؛ و علت آن هم انتقال تعداد ۲ تا ۳ جنین است ولی ایجاد دوقلویی برای خواست بیمار صحیح نیست؛ چون معمولا بهترین سرانجام بارداری مربوط به بارداری تک قلویی است و هرچه تعداد جنین ها افزایش یابد، عوارض مربوط به بارداری زیادتر خواهد شد. در ایران افرادی که دارای دختر هستند تمایل به انجام این کار باوجود هزینه بالا و خطرزایی آن برای پسردار شدن دارند. تعیین جنسیت توسط PGD انجام می شود نه برای اینکه فرد پسر داشته باشد یا دختر. برای این انجام می شود که مثلا یک بیماری در یک جنس بروز می کند و جنس مقابل سالم است مثل هموفیلی که در پسرها دیده می شود پس اگر این خانواده دارای دختر باشند مشکل های آنها کم می شود. در این صورت انتخاب جنس برای سلامت بهتر است. _________________ تابنده ایم تابنده ایم!!!!!!!!!!!
حتما ببینید!!!!!!!!!
آیا تا به حال تصور کردین که ویروس ها و میکروب ها می تونن جالب و با مزه باشن؟!
یک طراح خلاق، کلکسیونی از عروسک هایی شبیه با این ویروس ها ساخته که
عکس هاش رو می تونید ببینید. این عروسک ها اندازه ای معادل
1،000،000 برابر اندازه واقعی خود هستند.
استخوانهای ما بيش از آنچه که میدانيم بر ديگر بخشهای بدنمان اثر میگذارند. پژوهشگران به تازگی از برهمکنش ميان استخوان و قند خون آگاهی يافتهاند که با ميانجيگری انسولين و يک هورمون استخوانی به نام استيوکلسين انجام میشود.
موشهايی که استخوانهايشان به انسولين پاسخ نمیدهد به قند خون بالا و مقاومت به انسولين دچار میشوند که هر دو از نشانههای ديابت هستند. شگفتانگيز که اين نشانهها با کاهش مقدار استيوکلسين همراه میشوند. بر پايهی اين يافتهها پيشنهاد شده که استيوکلسين يا شايد دارويی که استخوان را هدف میگيرد، ممکن است اميدی تازهای برای رويارويی با فراگير شدن ديابت نوع دو در جهان باشد. اين پژوهش که در دانشگاه کلمبيا انجام شده است، ارتباط ملکولی ميان بازسازی استخوان و سوختوساز بدن را آشکار میکند. بازسازی استخوان به دو دسته سلول وابسته است: استيوبلاستهای استخوانساز و استيوکلاستهايی که استخوان را بازجذب میکنند. استخوان تنها بافتی است که سلول تجزيهی کنندهی خودش را دارد و بازسازی بخشهای تجزيهشده به انرژی بسيار نياز دارد. میدانيم که استخوانها انبار کلسيم و فسفات هستند و روشن شده است که ميان استخوان و هورمون چاقی به نام لپتين ارتباط هست. (احتمال اين که افراد چاق به پوکی استخوان دچار شوند کمتر است.) اکنون پژوهشگران از ارتباط انسولين با استخوان پرده برداشتهاند. استيوبلاستها گيرندههای انسولين دارند و هنگامیکه با انسولين تيمار شدند نشانههای ساخت کلاژن را نشان دادند و گلوکز بيشتری به درون خود کشيدند. بنابراين، بيماران ديابت نوع يک ممکن است به دليل دريافت نکردن انسولين به سستی استخوانها دچار شوند. استخوان اندامی زنده، پويا و چندکاره است. بدن را استوار نگه میدارد، در خونسازی نقش دارد و اکنون نقشهای آن در سوختوساز بدن يکی پس از ديگری آشکار میشود. استخوان مانند يک اندام درونريز کار میکند و هورمون استيوکلسين آزاد میکند که در حالت فعال خود از سوختوساز گلوکز پشتيبانی میکند. هنگامیکه پژوهشگران موشهايی پديد آوردند که فقط در استيوبلاستهای خود گيرندهی انسولين نداشتند، موشها روزبهروز چاق شدند و به سوی مقاومت به انسولين پيش رفتند. مقدار استيوکلسين در خون آنها پايين بود و استيوبلاستهای کمتری برای ساخت استخوان داشتند. اين جانوران با افزايش سن چاقتر شدند، قند خون آنها بسيار بالا رفت و تحملناپذيری به گلوکز و مقاومت به انسولين در آنها شديد شد. اما هنگامیکه به آنها استيوکلسين داده شد، اين نشانهها بهبود يافت. تا اينجا پژوهشگران نشان داده بودند که انسولين نقش مهمی در استخوانها دارد و با ميانجيگري استيوکلسين به شيوهی «بازخورد مثبت» به تنظيم قند خون میپردازد. اما آنها يک گام پيشتر رفتند و پيشنهاد کردند که استيوکلاستها نيز در اين داستان نقش دارند. استيوبلاستهای استخوانساز در واقع بازجذب استخوان توسط استيوکلاستها را در فرمان خود دارند. اين فرايند در شرايط بسيار اسيدی رخ میدهد و همين شرايط از تغيير شيميايی مورد نياز برای فعالسازی استيوکلسين پشتيبانی میکند. اين ملکول پس از فعالسازی میتواند از استخوان بيرون رود و نقش هورمونی خود را بازی کند. اين يافته برای کسانی که داروهای پوکی استخوان دريافت میکنند مهم است، زيرا اين داورها از بازجذب استخوان جلوگيری میکنند. بنابراين، اين بيماران ممکن است در خطر تحملناپذيری گلوکز باشند. برای آگاهی بيشتر Insulin Signaling in Osteoblasts Integrates Bone Remodeling and Energy Metabolism/ Cell, Volume 142, Issue 2, 296-308, 23 July 2010 Highlights A) Insulin signaling in mouse osteoblasts increases activity of the hormone osteocalcin B) Osteocalcin activation depends on the acidic pH in the bone resorption area C) Enhanced osteocalcin activity promotes glucose metabolism via bone resorption D) Regulation of glucose metabolism by bone also occurs in humans خون جاری در رگها این قابلیت را دارد كه هنگام آسیب عروق، مانع ریزش بیش از حد خون شود، در غیر این صورت با اولین آسیبی كه به جدار رگ وارد میآمد، آن قدر خون از بدن خارج میشد تا فرد به علت اختلال در تامین انرژی بافتی یا شوك جان خود را از دست بدهد. دكتر سیدمحسن رضوی، فوق تخصص بیماریهای خون و عضو هیات علمی دانشگاه علوم پزشكی تهران درباره علل و عوامل بروز خونریزی داخلی میگوید: عوامل مسوول این روند دفاعی، پلاكتها و فاكتورهای انعقادی موجود در پلاسما و سلولهای فرشكننده جدار رگ است كه هر گونه اختلال در هماهنگی این سه گروه باعث خونریزی غیر طبیعی و پیامدهای ناگوار میشود. به گفته وی، بیماریهای انعقادی به 2 دسته ارثی و اكتسابی تقسیم میشوند . بیماریهای ارثی ممكن است به صورت كمی یا كیفی شامل حال پلاكتها یا فاكتورهای 12گانه دخیل در تشكیل لخته شود، مثلا فرد مبتلا به هموفیلی A به علت كمبود مادرزادی فاكتور 8 انعقادی، قادر نیست كه در لحظه آسیب بافتی و هنگام خروج خون از رگ جلوی خونریزی را بگیرد. این عضو هیات علمی با اشاره به این كه ممكن است اشكال اكتسابی اختلال در سیستم انعقاد خون، ناشی از داروها باشد، آن را به 2 دسته تقسیم میكند. دسته اول داروهایی كه اصلا به منظور تقلیل توان انعقادی به كار میروند (وارفارین، آسپیرین و....) و دسته دوم مواردی كه عارضه مصرف یك دارو سبب اختلال انعقادی شده است، مثلا وقتی داروی ایبوپروفن به عنوان مسكن یا ضدالتهاب مصرف میشود، میتواند باعث اختلال عملكرد پلاكتی شود، ضمن این كه همین دارو میتواند به مخاط معده هم آسیب رسانده و شرایط خونریزی گوارشی را فراهم كند.وی یادآور میشود: بیماریهایی مثل عفونت پیشرفته، اختلالات متابولیك و سیستم ایمنی و سرطانها با تغییر وضعیت طبیعی پلاكتها و فاكتورهای انعقادی و سلولهای مخاط عروقی میتواند باعث اختلال عملكرد سامانههای انعقادی شوند. دكتر رضوی میافزاید: تقریبا همه اعضای بدن دارای عروق خونی هستند، بنابراین آسیبهای فیزیكی یا هر پدیده التهابی عفونی و سرطانی میتواند باعث افزایش استعداد خونریزی در بافتها شود. او میگوید: نسوج بدن شامل فضاهایی است كه ممكن است از طریق لولههایی به خارج راه داشته باشد، همانند دستگاه گوارشی، تنفسی، ادراری، تناسلی، بینایی و شنوایی یا این كه ارتباط آنها از طریق عروق، اعصاب، عضلات و استخوانها با دیگر اعضای بدن برقرار شود و رابطه مستقیمی با خارج از بدن نداشته باشند، مثل جمجمه و محتویات آن، گردن، قفسه سینه، شكم، لگن، رانها، شانه، بازو و.... به همین جهت وقتی خونریزی در بافتهای مرتبط با خارج رخ میدهد، در پی خروج خون به بیرون بسته بهشدت آن، اطرافیان و پزشك متوجه این اتفاق شده و درصدد كنترل علت و علائم آن برمیآیند و در صورتی كه خونریزی در اعضای بسته بدن باشد، تشخیص سختتر خواهد بود و با انجام آزمایشات، تصویربرداری در فضای لگنی و شكم میتوان به علت رسید. وی اظهار میكند: علل خونریزی هر چه كه باشد از نظر شدت میتوان بیماران را در طیفی از «بسیار اندك» و «بسیار شدید» گنجاند كه یك سوی آن خونریزیهای خفیف و چند قطره در شبانهروز است (مثل زخم ساده در معده كه از طریق روده و به همراه مدفوع دفع میشود و بیمار خود از آن مطلع نیست) تا این كه مدتها بعد به علت كمخونی و فقرآهن در آزمایشگاه كشف میشود اما ممكن است همین زخم به علت خونریزی شدید در عرض چند دقیقه جان بیمار را بگیرد. به گفته دكتر رضوی، گاهی به علت سوانح رانندگی، سقوط از بلندی، اصابت یك جسم سخت به ناحیه سر و... خونریزی خفیفی در فضای داخلی جمجمه (بین استخوان و مغز) ایجاد میشود كه با كمی گیجی و عدم تعادل طی چند هفته جذب خواهد شد، ولی گاهی هم همین آسیب ممكن است سبب خونریزی وسیعی در نسج مغز شود و بلافاصله ارتباط سیستم عصبی مركزی بافتهای حیاتی دیگر بدن را قطع كند و طی چند دقیقه موجب مرگ بیمار شود. این فوقتخصص بیماریهای خونی اذعان میكند: گاهی در پی آسیب فیزیكی به استخوان لگن یك فرد، احتمال میرود حدود یك لیتر از خون فرد یا حتی بیشتر از این میزان، در لگن و ران او محبوس شود كه علاوه بر علائم موضعی، به شوك و اتفاقات جدی بعدی منجر شود، در حالی كه خونی از بدن خارج نشده است. وی تصریح میكند: ممكن است بیماری كه دچار نقص سیستم انعقادی است به علت سرفه شدید دچار پارگی عروق مخاط دستگاه تنفسی شده و به دلیل شدت خونریزی در مجاری تنفسی یا بافت ریه، از خونریزی و كمبود اكسیژن تلف شود بنابراین بهتر است افراد با جدی تلقیكردن آن، هنگام داشتن ضعف و خستگی، تندی تنفس و ضربان قلب، مشورت با پزشك را فراموش نكنند و اجازه دهند تا پزشك با انجام معاینات و آزمایشات، بیماری آنها را تشخیص دهد. ____________ تابنده ایم تابنده ایم!!!! 
مقدمه نمكهاي Ethylenediaminetetra-acetic.Acid (EDTA) به علت حفظ سلولهاي خوني بعنوان ماده ضد انعقاد مناسب در آزمايشگاههاي هماتولوژي بكار مي رود. اين ماده توانايي پيوند با تعدادي از عناصر را داشته و با اتصال به كلسيم مي تواند آنرا از محيط خارج نمايد. كلسيم و ديگر يونهاي دوظرفيتي مي توانند بعنوان كوفاكتورهاي آنزيم عمل نمايند و بهمين دليل نمكهاي EDTA جهت تعيين مقدار كلسيم، آهن، آلكالن فسفاتاز، كراتين كيناز و لوسين آمينو پپتيد از مناسب نيستند. موارد استفاده EDTA جهت آزمايشات زير در هماتولوژي توصيه مي گردد. 1 – هماتوكريت (روش ميكروهماكريت) – شمارش پلاكت – شمارش گلبولهاي سرخ و سفيد اندازه گيري هموگلوبين – گسترش خون محيطي جهت افتراق سلولي – شمارش رتيكولوسيت – فلوسيتومتري – سديمانتاسيون (پس از تصحيح باسيترات سديم). نمونه خون تهيه شده با ضد انعقاد EDTA در مدت 6 ساعت در حرارت آزمايشگاه بايد از آزمايش گردد. استفاده از EDTA در ساير موارد مثل اندازه گيري سيكلوسپورين (Cyclosporin) و عناصر بسيار كمياب توصيه شده است. لازم به ذكر است كه نمكهاي EDTA مي توانند با ظروف فلزي يا درب آنها واكنش نشان داده و يونهاي فلزي را آزاد كنند بنابراين براي استفاده از EDTA بايد از ظروف مناسبي استفاده شود.     درست است كه نوزادان قادر به صحبت كردن نيستند، اما احساسات نهفته در حرفهاي طرف مقابل، براي آنها پنهان نميماند. تحقيقي درباره مغز كودكان نشان داده است كه آنان حتي در ۷ ماهگي به احساسات يك صدا پي ميبرند. در كنار كلمات و واژهها، ملودي يك جمله، اطلاعات زيادي درباره وضعيت احساسي فرد سخنگو ميدهد. اين اطلاعات در بخشي از مغز جمع آوري ميشوند. اما تا كنون مشخص نبود كه مغز انسان از چه زماني اين توانايي را پيدا ميكند كه دادههاي مربوط به احساسات را رمزگشايي كند. محققين به اين نتيجه رسيدهاند كه نوزادان از سن ۷ ماهگي ميتوانند صداي انسان و احساسات پيوسته با آن را تشخيص دهند. يك گروه علمي بينالمللي از موسسهاي در دانشگاه لايپزيگ، در اين رابطه به دو آزمايش مختلف دست زده است. به گزارش دويچهوله، در اولين آزمايش، محققين براي نوزادان ۴ تا ۷ ماهه، صداي انسان و سرو صداي عادي ديگري را پخش كردند. آنها فعاليت مغزي اين نوزادان را با روشي خاص اندازهگيري كردند. در اين روش، شعاع نوري نزديك به مادون قرمز به جمجمه نوزادان تابانده ميشود و با اطلاعاتي كه از اين طريق به دست ميآيد، ميزان اكسيژن خون مشخص ميشود. اين روش براي نوزادان خطرناك نيست. محققين در اين تحقيق به اين نتيجه رسيدند كه تنها نوزادان ۷ ماهه توانايي تشخيص تفاوت صداي يك انسان با صداهاي ديگر را دارند. براي مثال يك كودك ۴ ماهه هنوز توانايي پي بردن به احساسات نهفته در يك صدا را ندارد. دومين آزمايش به واكنشهايي ميپرازد كه كودكان به احساسات نهفته در ملودي يك جمله نشان ميدهند. محققين براي كودكان ۷ ماهه صداهايي را با لحني خنثي، خوشحال يا عصباني پخش كردند. آنان در اين آزمايش مشاهده كردند كه بخشهاي مربوطه در مغز كودكان، به صداهاي داراي "احساس" واكنشي متفاوت نشان ميدهند تا به صداهاي خنثي. در كل محققين معتقدند كه نتايج اين تحقيقات ميتواند به تشخيص سريع بيماريهاي مربوط به اختلالات رشد كودك كمك كند.     گيرندههای چشايی ويژهی مزهی تلخ در بافت ششها شناسايی شده است. اين گيرندهها با گشادکردن راههای هوايی موشهای دچار آسم، به مواد تلخ پاسخ میدهند. اين يافتهها رويکرد متفاوتی را برای درمان آسم گشودهاند.
پژوهشگران مدرسهی پزشکی دانشگاه مريلند دريافتهاند که مواد تلخ بهتر از بتاآگونيستها میتوانند راههايی هوايی ششها را باز کنند. آنها پس از غربالگری برای ژنهای فعال در سلولهای ماهيچهی صاف که اين راههای هوايی را بسته يا باز میکنند، گيرندههای چشايی را در اين سلولها شناسايی کردند. آنها گمان میکردند اين گيرندهها فقط در زبان، سقف دهان، بخش بالايی مری و زبان کوچک وجود دارند. آنها در آغاز گمان میکردند اين گيرندهها در بافت ماهيچهی صاف ديوارهی راههايی هوايي هستند تا زهرهای گياهی تلخ را شناسايی کنند و با فشردهکردن راههای هوايی از ششها محافظت کنند. اما پس از آزمودن ترکيبهای تلخ استاندار بر بافت ماهيچهی صاف انسان و موش، دريافتند که عکس آن درست است. داروهای تلخ ضدمالاريا، کوينين و کلورکوينين، اين سلولهای ماهچهای را به حالت آرامش (بدون انقباض) میبرند. به نظر میرسد اين واکنش کمک میکند تا زهرها به سادگی بيرون فرستاده شوند. آزمايش روی راههای هوايی موشهای کالبدشکافی شده نشان داد که اين ترکيبات تلخ در آرامش دادن به بافت ماهيچهای، سه برابر اثرگذارتر از داروهای ضدآسم هستند. هنگامیکه پژوهشگران ترکيبات تلخ و داروهای آسم را به موشهايی با نشانههای آسممانند دادند و مقدار هوايی را اندازه گرفتند که میتوانست از راههای هوايی آنها بگذرد، به همين نتيجه رسيدند. اکنون پژوهشگران در جستوجوی مواد تلخ هستند که بتوان آنها را به افشانههای ويژهی داروهاي آسم افزود تا درمان اين بيماري بهبود يابد. مقدمه غدد فوق کلیوی در انسان 5 تا 7 گرم وزن دارد و از دو قسمت قشری و مغزی تشکیل شده است. قسمت قشری در افراد بالغ از سه لایه تشکیل یافته است. لایه گلومرولوزا که وظیفه ساختن هورمونهای مینراکورتیکوئید را دارد و لایههای فاسیکولاتا و رتیکولاریس که هورمونهای گلوکورتیکوئید و آندروژنها را میسازند. وجود قسمت قشری برای جاندار حیاتی است و خارج کردن به مرگ جاندار منجر میشود.   قسمت مغزی فوق کلیوی ادامه سیستم اعصاب سمپاتیک است زیرا که انتهاهای رشتههای عصبی قبل از گانگلیونی از منشا اعصاب اسپلانکنیک تا قسمت مغزی فوق کلیوی ادامه یافته و در آنجا سلولهای کرومافین را که سازنده هورمونهای کاتکولامین (دوپامین ، نوراپی نفرین و اپی نفرین) هستند در بر میگیرد. قسمت مغزی فوق کلیوی در حقیقت یک نوع گانگلیون محسوب میشود با این تفاوت که فاقد آکسونهای سلولهای عصبی است. هورمونهای بخش قشری گلوکوکورتیکوئیدها استروئیدهایی با 21 اتم کربن هستند که اثرات فیزیولوژیک گوناگونی را بروز میدهند که مهمترین آنها فعال سازی واکنشهای نوسازی گلوکز است. کورتیزول گلوکوکورتیکوئید اصلی در بدن محسوب میشود. کورتیزول در پلاسما به دو حالت پیوند پروتئینی و آزاد وجود دارد. غلظتهای زیاد کورتیزول آزاد دارای دو نوع اثر مهارکنندگی بر روی هیپوفیز و هیپوتالاموس است. گلوکوکورتیکوئیدها دارای نقشهای زیر هستند. هورمونهای گلوکوکورتیکوئید در جهت فعال سازی واکنشهایی عمل میکنند که به تولید بیشتر گلوکز میانجامد. این هورمونها باعث افزایش میزان اسیدهای چرب آزاد پلاسما میشوند. این هورمونها در کبد دارای اثر سازندگی در متابولیسم پروتئینها و اسیدهای ریبونوکلئیک و در سایر بافتها مانند عضله ، چربی و بافتهای لنفاوی دارای اثر تجزیهای هستند. غلظتهای زیاد گلوکوکورتیکوئیدها در مراحل مختلف واکنشهای ایمنی یعنی تکثیر جبرانی لنفوسیتها در مقابل اثر آنتی ژن ، تولید آنتی بادی توسط لنفوسیتها و سرانجام متابولیسم آنتی بادیها تاثیر میگذارد. مینراکورتیکوئیدها این هورمونها استروئیدهایی با 21 اتم کربن هستند که اثر فیزیولوژیک اصلی آنها افزایش جذب دوباره سدیم و دفع پتاسیم و هیدروژن در کلیهها است. آلدسترون مهمترین هورمون این گروه است و فقط در لایه گلومرولوزا سنتز میشود. این هورمونها با افزایش سرعت انتقال یونهای سدیم به داخل سلولهای لولههای پیچیده دور و لولههای جمع کننده کلیهها باعث احتباس سدیم و دفع یونهای پتاسیم ، هیدروژن و آمونیوم میگردند و این عمل خود را در سطح سایر بافتهای پوششی مانند غدد عرق ، غدد بزاقی و مخاط رودهها نیز بروز میدهند. آندروژنها دهیدرواپی آندروسترون که یک هورمون پیش ساز آندروستن دیون که یک هورمون آندروژن میباشد به مقادیر قابل توجه در لایههای فاسیکولاتا و رتیکولاریس ساخته میشوند و دهیدرو اپی آندروسترون در بافتهای خارج از غدد فوق کلیوی به هورمونهای فعال مردساز مبدل میگردد. در شرایط طبیعی هورمونهای استروژن (زن ساز) در غدد فوق کلیوی ساخته نمیشوند و یا اینکه به مقادیر ناچیز وجود دارند و در بعضی از سرطانهای غدد فوق کلیوی ممکن است به مقادیر زیاد ساخته شوند. هورمونهای بخش مغزی غدد فوق کلیوی اگر چه هورمونهای سیستم فوق کلیوی _ سمپاتیک اهمیت حیاتی ندارند با وجود این برای مقابله و مقاومت در برابر شوکهای عصبی کوتاه اثر و یا طولانی اثر ضروری هستند. هورمونهای کاتکولامین یعنی اپی نفرین ، نوراپی نفرین و دوپامین عوامل اصلی در عکسالعملهای طبیعی بدن در هنگام مواجهه با یک خطر ناگهانی هستند. اپی نفرین هورمون اصلی است که فقط در قسمت مغزی سنتز میشود و تقریبا 80 درصد کل هورمونهای کاتکولامین در داخل قسمت مغزی را تشکیل میدهد. هورمون اپی نفرین 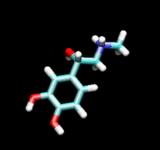 این هورمون در قسمت مغزی ساخته نمیشود در حالی که تقریبا 80 درصد نوراپی نفرین موجود در اندامهایی که شامل اعصاب سمپاتیک هستند در همان محل ساخته میشود و مابقی در انتهاهای دیگر اعصاب ساخته شده و از طریق جریان خون به سلولهای هدف میرسند. بدین ترتیب اپی نفرین و نور اپی نفرین در سلولهای کرومافین مغزی و یا سلولهای کرومافین سایر بافتها ساخته شده و در همان سلولها نیز ذخیره میشوند. بیماریهای ناشی از اختلالات قسمت مغزی بیماری فئوکروموسیتوما در اثر پیدایش تومورهایی در قسمت مغزی فوق کلیوی بروز میکند. تشخیص زودرس این بیماری آسان نیست و معمولا زمانی بیماری تشخیص داده میشود که ترشح زیاد اپی نفرین و نور اپی نفرین به افزایش شدید فشار خون منجر شده باشد. نسبت ترشح نور اپی نفرین به مراتب بیشتر از ترشح اپی نفرین است. همچنین در مواردی که تومورهای فئوکروموسیتوما در خارج از غدد فوق کلیوی وجود دارند فقط ترشح نوراپی نفرین افزایش یافته است. با توجه به اینکه نوراپی نفرین نقش اصلی را در سطح عروق خونی و فشار خون به عهده دارد. در صورتی که اپی نفرین بیشتر دارای اثرات متابولیسمی است، افزایش شدید فشار خون در بیماری فئوکروموسیتوما توجیه پذیر میگردد. _____________________ تابنده ایم تابنده ایم!!!!!!!!! |
|
| [ طراحی : ایران اسکین ] [ Weblog Themes By : iran skin ] | ||

